
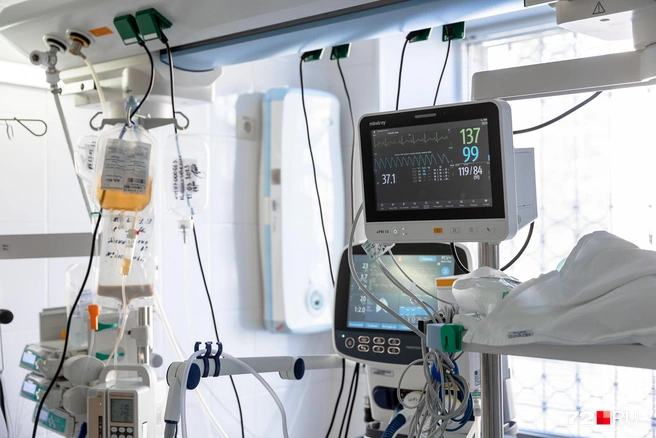
В стерильной палате отделения детской реанимации стоит оглушительная тишина. Тут лежат маленькие девочка и мальчик, окутанные специальными трубками и проводами. Мониторы показывают ритм пульса и другие жизненно важные показатели. За этим внимательно наблюдает медсестра. Дети попали сюда по разным причинам, но одно их объединяет: в организме произошла «поломка», с которой он не способен справиться сам. Об изнанке работы этого отделения 72.RU рассказала Наталья Горохова, руководитель педиатрической службы тюменской ОКБ № 1.
Спасать, нельзя медлить: в каких случаях дети попадают в реанимацию
— В нашей больнице — два отделения детской реанимации: № 3 и 4 — это два совершенно разных структурных подразделения. На Юрия Семовских, в Патрушева, — хирургический корпус, куда попадают детки с патологией сердечно-сосудистой системы, прооперированные и нуждающиеся в операции по поводу пороков сердца, развития сосудов, с патологией грудной клетки и проблемами по урологическому профилю.
На Котовского — реанимация на шесть коек для детей от 0 до 18 лет с любой патологией. Две палаты тут функционируют постоянно, а если поступает ребенок с какой-то инфекцией (от ветрянки до ковида) — его могут разместить в боксе, отдельной палате — чтобы изолировать его от других детей.
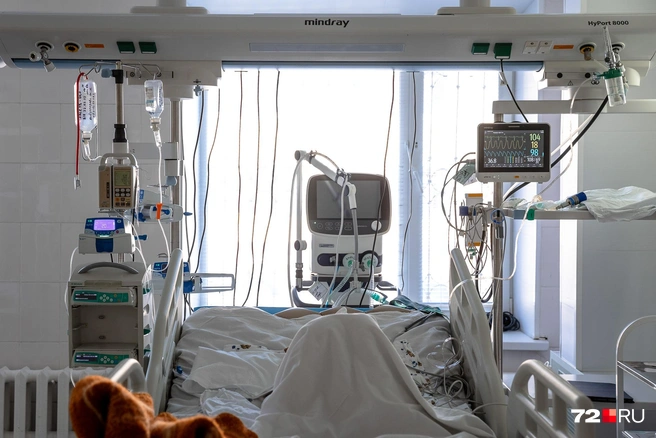
Путей поступления в отделение реанимации несколько. Нам может привезти маленького пациента скорая помощь. Чаще всего бригада заранее нам сигнализирует, что везет ребенка в тяжелом состоянии, и мы уже готовы его встречать. Из других населенных пунктов нашей области детей в наше отделение доставляет вертолет медицины катастроф — если состояние больного позволяет произвести транспортировку. В ином случае все необходимые медицинские манипуляции реаниматолог и анестезиолог проводят на месте.
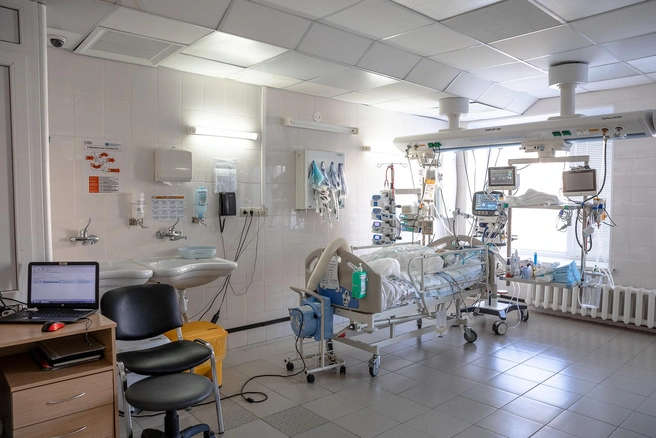
Случается и такое, что пациента могут перевести в отделение реанимации из профильного отделения. Например, у онкобольного на фоне химиотерапии случился серьезный сбой в организме. Какой-то орган или система, которая требует заместительной терапии, ее мы проводим в отделении реанимации. Здесь же занимаемся оказанием анестезиологических пособий, то есть проведением каких-то манипуляций под наркозом. Это может быть КТ, МРТ, установка центральных и периферических катетеров. Наша главная задача — не дать причинить боль ребенку.
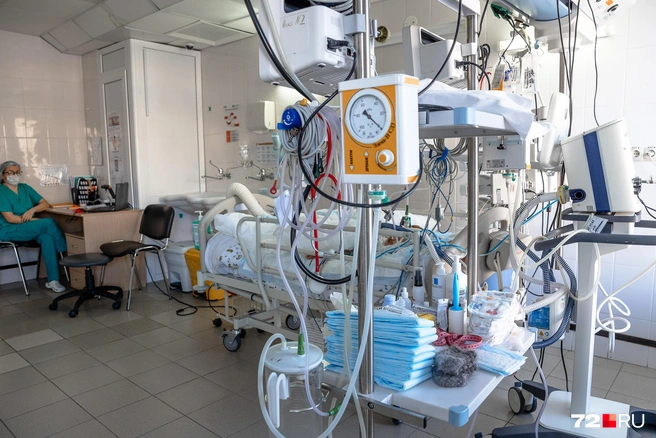
Главный миф об отделении реанимации, который мы подсмотрели в фильмах
— То, что в отделение реанимации везут исключительно детей без сознания, — это миф. Человек может быть вполне в сознании, но ему требуется, например, заместительная почечная терапия. Подключается аппарат, который функцию того или иного органа берет на себя. Бывает, что и на аппарате ИВЛ пациент бывает в сознании (но чаще — без). Реанимация и бессознание — совершенно не однотипные понятия. К примеру, при декомпенсации сахарного диабета ребенок в сознании, но ему требуется ежесекундный мониторинг, который не всегда возможно сделать в профильном отделении.
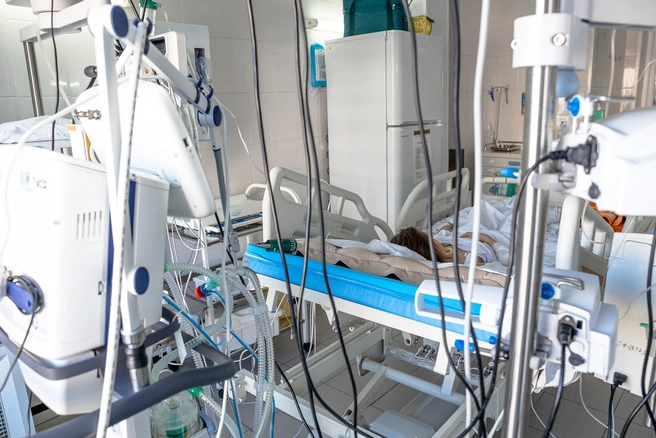
В общей палате лежат дети и подростки, которые могут себя обслуживать, им не нужно какое-то специализированное лечение. Смысл реанимации — в ее узконаправленности: здесь замещаем функции того или иного органа. Плохо работают легкие — подключаем к ИВЛ, почки — проводим заместительную почечную терапию и так далее. Это не сможет сделать обычный врач-педиатр, для этого есть анестезиолог-реаниматолог. Помогает и высокоточная система мониторинга.
В реанимации пациент может пробыть и день. Самое длительное нахождение — около 90 дней. Ребенок будет находиться у нас столько, сколько потребуется. Мы же лечим не одну болезнь, а организм в целом. Любой повторный перевод из отделения в реанимацию для нас — катастрофа.
Фатальные ошибки родителей, которые приводят к трагедии
— За прошлый, 2022 год в обоих отделениях нашей детской реанимации лечение получили около 1200 детей. К сожалению, бывает такое, что родители до последнего оттягивают привоз детей в реанимацию. Бывают поздние обращения за медицинской помощью по каким-то соображениям: «Не хочу», «Боюсь». Бояться реанимации совершенно не надо. Наоборот, счастье, что ты вовремя туда попал и тебе окажут помощь, направленную на спасение жизни.
В последнее время родители стали отказываться везти детей в отделение реанимации по религиозным соображениям: «Не отдам», «Не буду», «Нельзя» — к примеру, когда речь идет о переливании крови. Такое есть и, к сожалению, не всегда с благоприятными исходами. Летальные случаи есть: это же больница, не санаторий или пионерский лагерь. Но таких случаев — меньше 1%. И за прошлый год все эти случаи смерти детей были непредотвратимыми.
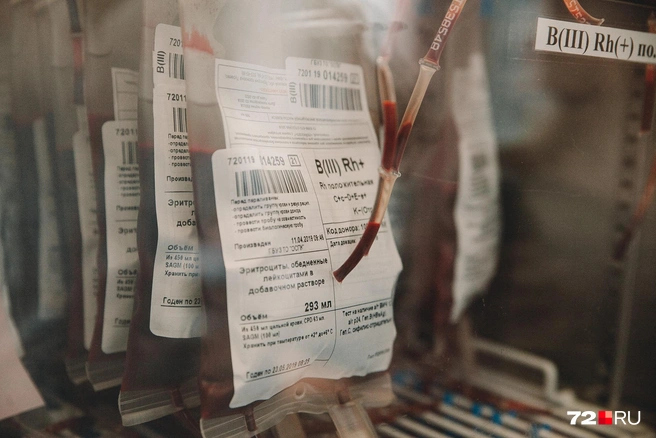
Когда жизни и здоровью ребенка грозит серьезная опасность, а родители отказываются от госпитализации ребенка в отделение реанимации, информируем полицию и прокуратуру. По ФЗ № 323 у нас есть право, если мы коллегиально приняли решение провести ребенку медицинские манипуляции по жизненным показаниям — даже если его законные представители против. Ни один ребенок в итоге не останется без медицинской помощи.
Бывают несчастные случаи: к нам поступают дети с ожогами, бытовыми травмами. Бывают поздние обращения за медпомощью, когда врачи уже бессильны. Есть дети с тяжелыми врожденными пороками развития: в этом случае максимум, что мы можем, — облегчить состояние. Иногда мамы заранее знают, что ребенок появится на свет не вполне здоровым, но всё равно идут на этот шаг.
Например, на одном из скринингов врачи увидели порок развития у плода. Собирают перинатальный консилиум, на котором женщине объясняют, что лучше прервать беременность. Но если беременная не дает на это согласие, против ее воли никто это сделать не может. Итог: ребенок рождается с пороками, несовместимыми с жизнью. Но чтобы юному пациенту как-то облегчить состояние, обезболиваем, проводим поддерживающие манипуляции в условиях детской реанимации. Но уже знаем, чем всё закончится.
Не всегда дело в генетике. Бывает, что виноват какой-то фактор, подействовавший на будущую маму. Если женщина заболеет вирусной инфекцией на поздних сроках, ничего страшного для ребенка не будет. Если это случилось на первых неделях — это страшно. В лучшем случае произойдет выкидыш, в худшем — получим тяжелого инвалида. Поэтому не надо пренебрегать скринингами, наблюдениями. Не зря же придумали скрининги в определенные сроки: это помогает вовремя узнать про все существующие риски.

Заходите, открыто: как родители навещают детей в реанимации (да, это возможно)
— У нас есть практика открытой реанимации. То есть дети не находятся всё время одни: всем родителям разрешаем посещения. Устанавливаем для них определенное время, знакомим с положением о визитах. Круглосуточно, конечно, родители в реанимации с детьми не находятся — это всё-таки отделение, где оказывают экстренную помощь. Могут потребоваться какие-то процедуры, которые родителям будет тяжело воспринимать, к тому же в палате находятся другие дети. Мамы и папы должны знать, что, если потребуется какая-то экстренная манипуляция, мы имеем право попросить их выйти из палаты. При карантине из соображений безопасности наших пациентов посещения временно прекращаем.

Всего в обоих наших отделениях детской реанимации — около 20 врачей и 30 других медсотрудников. По очереди они несут суточные дежурства. Всегда на каждом посту есть анестезиолог и доктор, это обязательно. Спасение детских жизней — работа, в которой нет перерывов на праздники и выходные.
Недавно в детской реанимации в Тюмени запустили добрый соцпроект «Ты справился», благодаря которому юные пациенты больницы становятся настоящими супергероями. Подробности — в нашем репортаже.









