
В России, как и в большинстве стран мира, смертность от болезней системы кровообращения стоит на первом месте. По статистике, мужчины умирают от болезней системы кровообращения чаще, чем женщины. Дело в том, что у женщин есть естественная защита — женские гормоны. Риск заболевания увеличивается, только когда их уровень снижен. При этом, говорят врачи, до определенного возраста женщины могут болеть также часто, если курят или страдают от сахарного диабета.
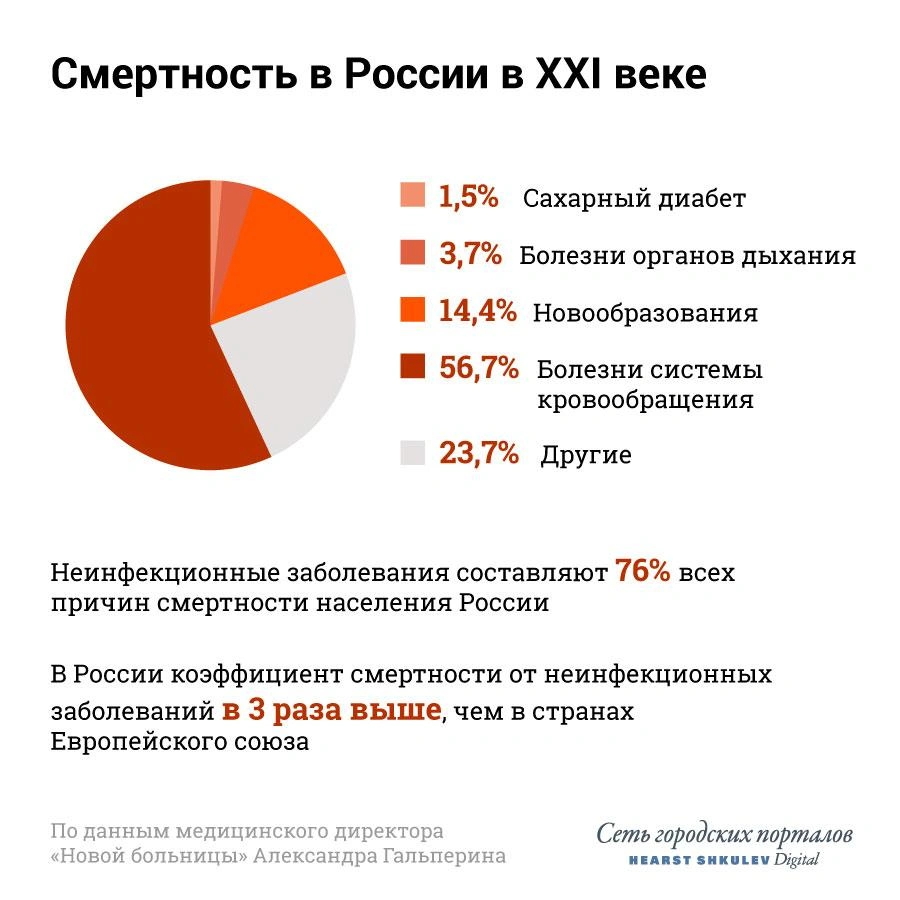
— Важно понимать, что инфаркты и инсульты — это крайние проявления заболеваний сердечно-сосудистой системы. Это острые болезни, во время которых внезапно происходит закупорка сосуда, питающего какую-то часть сердечной мышцы (инфаркт миокарда) или головного мозга (инсульт). От этих состояний можно умереть или на всю жизнь остаться инвалидом, — рассказывает кардиолог «Новой больницы», кандидат медицинских наук Денис Николин. — Но есть много других состояний, имеющих схожие механизмы развития. У них те же факторы риска и такие же возможности для раннего скрининга.
Это в первую очередь сосудистая деменция, когда у человека нет острого заболевания, но он деградирует интеллектуально. Ту же природу имеют многие нарушения зрения, почечная недостаточность, эректильная дисфункция (импотенция).
— Если вы не боитесь инфаркта или инсульта, есть и другие поводы для беспокойства. Упрощенно, механизм развития этих болезней такой: в стенках сосудов откладываются жироподобные вещества, стенка теряет свои эластичные свойства, просвет сосуда сужается и ухудшается кровоснабжение органа, — объясняет медицинский директор «Новой больницы» Александр Гальперин.

Для того чтобы не допустить появления и развития сердечно-сосудистых заболеваний, важно не искать болезнь в ее скрытой (доклинической) стадии, а в первую очередь снижать факторы риска, объясняют врачи.
Многие большие исследования доказали такие факторы риска, как:
Курение. Классическое курение сигарет изучено очень хорошо, доказано влияние на развитие сердечно-сосудистых болезней, онкологии и многих других заболеваний. То же относится и к пассивному курению. Новые методы (электронные сигареты, вейпы и т. д.) изучены недостаточно хорошо, но, судя по всему, риск тот же.
Злоупотребление алкоголем. Не более 2–3 стандартных доз в сутки, равной 10 г чистого спирта (25 граммам 40%-й водки, 100 граммам 9–11%-го сухого вина или 200 граммам 3–5%-го пива) и обязательно 3–4 дня в неделю без алкоголя.
Низкая физическая активность. Существует норма в 10 тысяч шагов в сутки. Эта цифра не имеет доказательств, но она удобна, и многие рекомендуют ее придерживаться. Также есть рекомендация кардиологов 2–3 часа в неделю физической активности до легкой испарины.
Недостаток овощей и фруктов в питании и избыток животных жиров.
Повышенный вес. Индекс массы тела выше 25 — избыточная масса, выше 30 — ожирение.

— Появление болезней системы кровообращения во многом связано с образом жизни, поведением человека. То есть с тем, на что человек может повлиять сам, даже без скрининговых обследований, — объясняет Александр Гальперин. — И только после этого стоит переходить непосредственно к самому скринингу, то есть попытке идентифицировать болезнь или предболезненное состояние у внешне здоровых людей с помощью специальных тестов.
Прежде чем понять, какие именно обследования проходить, нужно оценить все риски (например, определить, чем болели ваши родственники и т. д.). Вместе с Александром Гальпериным и Денисом Николиным мы составили список обследований, которые рекомендуют делать во время общего скрининга на сердечно-сосудистые заболевания.
Измерение артериального давления
Простой, но очень важный тест, который вы можете сделать дома самостоятельно.
— Вы можете прийти в свою поликлинику около дома и попросить измерить вам артериальное давление. Любой участковый терапевт с удовольствием это сделает. Также можно измерять давление дома, если у вас есть специальный аппарат. Повышение артериального давления человек, как правило, не ощущает, а давление выше 140 на 90 считается повышенным, и с течением времени такие показатели приведут к повреждению сосудов, — рассказывает Александр Гальперин.
Врачи советуют контролировать артериальное давление минимум раз в год, начиная с сознательного возраста.

Измерение индекса массы тела
Лишний вес — один из главных факторов риска возникновения сердечно-сосудистых заболеваний, поэтому важно знать, что ваш вес в норме. В этом поможет простая формула, по которой можно рассчитать свой индекс массы тела: ИМТ = вес (кг) / рост² (м).
Например, масса человека = 106 кг, рост = 168 см. Следовательно, ИМТ = 106: (1,68 × 1,68) = 37,55 кг/м².
Избыточной массой тела считается индекс массы тела 25–29,9 кг/м², ожирение — более 30 кг/м².
— Измерение индекса массы тела не единственный способ оценки. Так, например, он не подходит для спортсменов, людей с определенными типами конституции, но зато он самый простой в использовании и для жизни вполне подходит, — комментирует Александр Гальперин.
Исследование липидов крови
Важный анализ для раннего выявления риска атеросклероза (показывает уровень «плохого» и «хорошего» жира в крови).
— Исследование предполагает анализ на общий холестерин, липопротеиды высокой и низкой плотности, потому что просто определение уровня общего холестерина не даст нужной информации, — рассказывает Денис Николин.
Референсные значения (норма холестерина) на общий холестерин выглядят так: 2,9–5,2 ммоль/л. Референсные значения на липопротеиды высокой плотности (ЛПВП): 1,03–1,55 ммоль/л. Референсные значения на липопротеиды низкой плотности (ЛПНП): 0–3,3 ммоль/л.
Отклонение от нормы одного или более показателей липидного обмена называется дислипидемией. Значения для общего холестерина: более 5 ммоль/л; холестерин липопротеидов высокой плотности у мужчин — менее 1,0 ммоль/л, у женщин — менее 1,2 ммоль/л; холестерин липопротеидов низкой плотности — более 3 ммоль/л.
Самым важным при прогнозе развития атеросклероза считаются липопротеиды низкой плотности, поэтому многие кардиологи советуют контролировать только его.
— Часто пациенты относятся к этому показателю с сомнением. Могут даже отказываться от препаратов, которые назначают кардиологи для коррекции его уровня, — комментирует Александр Гальперин. — Во-первых, они стоят денег, во-вторых — обладают некоторыми неприятными эффектами. Но главное — пациентам кажется, что если их не беспокоит повышенный уровень холестерина, то и корректировать его не нужно. На самом деле это не так. Повышение уровня холестерина — это хоть и не болезнь, но очень серьезный предрасполагающий фактор, который в будущем может привести к заболеванию. Тут нужно понимать, что терапию назначают только после оценки сердечно-сосудистого риска.
Сдавать анализ на исследование липидов крови лучше с 20 лет, раз в год. Если показатели в норме, то повторить через два-три года. Если показания пограничные, то контролировать чаще — повторить на следующий год. Если вы старше 50 лет, то проводить исследование также стоит не реже чем раз в год.
Определение уровня глюкозы
Повышение уровня глюкозы крови и сахарный диабет — важнейшие факторы повреждения сосудов. Нормы могут отличаться в зависимости от разных состояний.
Считается, что уровень глюкозы натощак должен быть меньше 6. Для детей младше 14 лет нормальным будут показатель 3,3–5,6 ммоль/л, старше 14 лет — 4,1–6,1 ммоль/л, для мужчин и женщин — 4,1–5,1 ммоль/л. Во время беременности есть свои нормы уровня глюкозы.
Контролировать его нужно регулярно.

Электрокардиограмма
С помощью этого метода можно регистрировать и исследовать электрические импульсы, которые образуются при работе сердца, определить частоту и регулярность сердечных сокращений (например, выявить внеочередные сокращения), увидеть случаи выпадения отдельных сокращений.
— Это исследование показывает острое или хроническое повреждение миокарда (инфаркт миокарда, ишемия миокарда). Также с помощью ЭКГ можно определить нарушения сердечного ритма. Используется как метод скрининга при ишемической болезни сердца, в том числе и при нагрузочных пробах, дает понятие о физическом состоянии сердца, — комментирует Александр Гальперин.
Также электрокардиограмма позволяет заподозрить внесердечные заболевания, такие как, например, тромбоэмболия легочной артерии.
Если вас ничего не беспокоит и факторов риска нет, то ЭКГ часто делать не нужно. Достаточно один раз в 2–3 года. Если есть жалобы, факторы риска, то исследование нужно делать так часто, как рекомендует ваш врач.
— Есть еще ряд специфических обследований, которые в классическом смысле скринингами не назовешь, но при наличии факторов риска после 40 лет мужчинам и 50 лет женщинам я бы рекомендовал пройти. Это холтеровское мониторирование ЭКГ, суточное мониторирование АД, УЗИ сердца (ЭХО КГ) и дуплексное сканирование брахиоцефальных сосудов, — говорит Александр Гальперин.
Холтеровское мониторирование ЭКГ
Это, в отличие от простой ЭКГ, запись кардиограммы в течение суток. Также вместе или отдельно можно измерять в течение суток артериальное давление.
— Холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма сердца, которые проистекают приступообразно, определить необходимость установки кардиостимулятора, а также диагностировать ишемию мышцы сердца, — рассказывает Денис Николин.
Дуплексное сканирование брахиоцефальных артерий
Дуплексное сканирование брахиоцефальных артерий — метод ультразвуковой диагностики магистральных кровеносных сосудов шеи, которые отвечают за кровоснабжение головного мозга. Во время исследования можно увидеть и оценить проходимость общих, наружных, внутренних сонных и позвоночных артерий.
Это исследование стоит проходить людям с факторами риска: артериальная гипертензия, сахарный диабет, высокий уровень холестерина, гиперлипидемия, неблагоприятная наследственность, а также перенесшим транзиторные ишемические атаки и инсульт.

УЗИ сердца
В отличие от УЗИ других органов этот метод позволяет увидеть не только строение сердца и его клапанов, но и увидеть и измерить функциональные изменения в его работе.










